Integratori alimentari in Ginecologia: la fine del ciclo
Prepararsi alla menopausa
Fornire un supporto naturale nutraceutico – soprattutto nell’ottica di un’integrazione con un adeguato regime alimentare e con un cambiamento dello stile di vita – può svolgere un ruolo importante nella sindrome climaterica, non solo per il controllo della sintomatologia (vampate di calore, turbe dell’umore, ecc.), ma anche per la prevenzione dell’osteoporosi e della patologia cardiovascolare e metabolica.
Il riferimento ben preciso ad una sindrome climaterica vuole evidenziare la mancata necessità di intervenire sulla menopausa in quanto tale – trattandosi di una fase del tutto fisiologica della vita femminile – rafforzando l’esigenza di dare altresì un supporto a quell’insieme di sintomi, evidenze e patologie che possono fare la loro comparsa a partire dal periodo peri-menopausale fino ad alcuni anni dalla scomparsa delle mestruazioni.
Già a partire dalla peri-menopausa inizia a delinearsi – causa il decremento dei livelli di estrogeni – un’alterata funzione di molti sistemi della donna, con inevitabili ripercussioni sul sistema cardiovascolare e sul sistema nervoso centrale: si tratta di un insieme di problematiche sia soggettive – quali il disagio psicologico o la percezione delle vampate di calore – che oggettive come l’osteoporosi, alla base delle quali si pone – principalmente – la carenza di estrogeni, ma anche del progesterone e del testosterone, con conseguente aumento del GnRH. Evidente per la donna in peri-menopausa è in primo luogo l’irregolarità del flusso mestruale, che tende ad accorciarsi – con perdite ematiche più prolungate o abbondanti – alternate a mesi di ritardi mestruali.
Fanno da corollario all’irregolarità mestruale noti disturbi – sia psicologici che organic con i quali la donna deve confrontarsi quotidianamente, imparando ad accettare l’inevitabile cambiamento che, nel breve periodo, porterà alla fine del ciclo Solo una terapia sostitutiva può – seppur in parte – contribuire a ristabilire una buona qualità di vita per la donna, favorendo la riduzione dei fattori di rischio sia arteriosclerotici che di fratture da osteoporosi.
Grazie alla disponibilità di estratti sempre meglio dosati, titolati e standardizzati nei costituenti più significativi del fitocomplesso è possibile offrire un approccio naturale – razionale e mirato – alla sindrome climaterica. In questo ambito – negli ultimi anni – si sono affermati come validi trattamenti nutraceutici i fitoestrogeni: si tratta di sostanze che – oltre a rappresentare una valida alternativa alla terapia ormonale sostitutiva – dimostrano di essere in grado di esercitare una efficace attività antinfiammatoria ed antiossidante
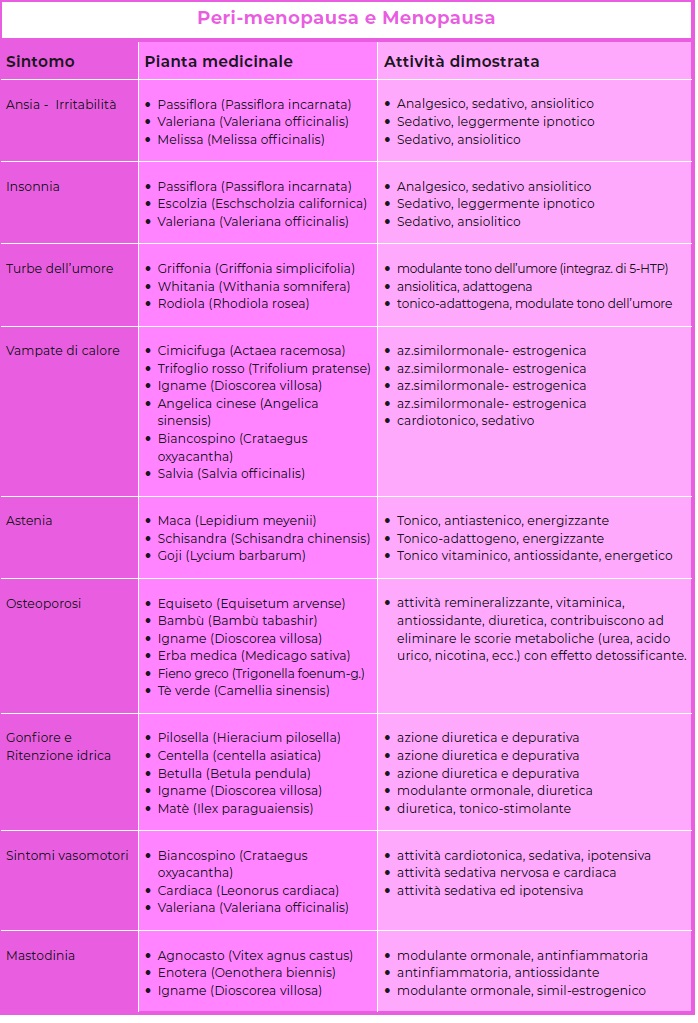
Perché sia Meno-Pausa e Più-Vitalità nella stagione che verrà: i fitoestrogeni
In questo gruppo rientrano le piante il cui fitocomplesso contiene fitoestrogeni: questi ultimi possono essere definiti come composti strutturalmente e/o funzionalmente simili agli estrogeni o ai loro metaboliti attivi presenti nell’organismo femminile. Tali composti sono in grado di interagire con le stesse strutture bersaglio cellulari (recettori) degli estrogeni, coinvolgendo gli stessi meccanismi biochimici – con un’attività agonistica estrogenica – parzialmente agonista o addirittura anche antagonista per competizione recettoriale.
Presenti in natura in circa 350 piante diverse, sotto forma di precursori, i fitoestrogeni caratterizzano – in elevate concentrazioni – sia alcune piante alimentari – come la Soia (Glycine max) – che piante non alimentari, quali il Trifoglio rosso (Trifolium pratense). Possono dividersi primariamente in tre classi: quella degli isoflavoni, dei lignani e dei cumestani. I primi hanno una struttura poco differente da quella flavonoidica e molto simile a quella dell’estradiolo, mentre i lignani sono derivati fenolici con strutture decisamente diversificate.
Gli isoflavoni sono composti dalla forte somiglianza strutturale con gli estrogeni. Quelli maggiormente attivi – daidzeina e genisteina – risultano particolarmente abbondanti nella Soia (Glycine max) e nel Trifoglio rosso (Trifolium pratense). Quest’ultimo dimostra inoltre una particolare ricchezza di altri fitoestrogeni ad elevata attività: la formononetina e la biocanina (isoflavoni) e il cumestrolo (cumestani).
In realtà i fitoestrogeni contenuti negli alimenti e nelle piante costituiscono solo i precursori della forma attiva dei fitoestrogeni: la conversione da forma glicosidica ad aglicone viene infatti ottenuta a livello dell’intestino, dove i fitoestrogeni vengono metabolizzati, ad opera della flora batterica intestinale. Fondamentale precisare quindi che le proprietà microbiche dell’intestino possono influenzarne il metabolismo e, di conseguenza, anche l’efficacia. Per ciò che concerne il meccanismo d’azione, viene ipotizzata – in virtù della loro struttura chimica – un’azione competitiva per i recettori degli estrogeni umani (a livello ipotalamico, ipofisario e nei tessuti genito-mammari), con un’affinità molare più bassa rispetto a quella dell’estradiolo. In presenza di bassi livelli di estrogeni – condizione tipica del climaterio – gli isoflavoni potrebbero mostrare un’attività da agonisti estrogenici. Gli isoflavoni – e nello specifico la genisteina – avrebbero maggiore affinità per i recettori estrogenici beta rispetto agli alfa e – data la diversa distribuzione tessutale e d’organo di questi recettori, può verosimilmente verificarsi che gli isoflavoni abbiano effetti tessuto ed organo specifici.

Ma gli isoflavoni non si limitano al solo “effetto ormonale” mediato dal recettore per gli estrogeni: interagiscono infatti con altre componenti cellulari, possono produrre effetti specifici sulla sintesi delle proteine, sulla proliferazione cellulare, sull’angiogenesi, sulle cellule muscolari lisce, esercitano effetti antiossidanti diretti sui lipidi, sulle lipoproteine e sul DNA ed influenzano il trasporto del glucosio.
In definitiva, grazie all’assenza di effetti secondari – a medio termine, come confermato da numerosi studi clinici controllati – queste molecole naturali sono in grado di influenzare positivamente il metabolismo degli ormoni sessuali, svolgendo al contempo un ruolo protettivo su molti aspetti tipici della menopausa. Tra gli Obiettivi terapeutici primari degli isoflavoni in peri-menopausa – ma anche nella successiva menopausa – la riduzione della sintomatologia vasomotoria, la riduzione dell’incidenza delle malattie cardiovascolari e la prevenzione dell’osteoporosi.
Seppur meno noto rispetto alla Soia (Glycine max), il Trifoglio rosso (Trifolium pratense) è un’acquisizione alquanto recente tra gli integratori naturali ad azione estrogenica: responsabili della sua efficacia – tra i suoi componenti principali – i flavonoidi glicosidici quali la biocanina A, daidzeina e genisteina. L’uso costante dei suoi estratti – nel soggetto in peri-menopausa, per circa 12 settimane – assicura una riduzione pari circa al 45% dell’incidenza dei sintomi, con diminuzione significativa del numero e della severità delle vampate di calore notturne rispetto al gruppo di controllo. L’importanza di una possibile soluzione al problema “vampate” assume rilievo considerando che le vampate di calore sono sicuramente uno dei sintomi più sentiti dalla donna in menopausa. Al di là del fastidio fisico causato da questo sintomo, coesiste infatti il disagio causato dai frequenti risvegli notturni che, alterando il ritmo sonno-veglia sono spesso causa di insonnia, irritabilità, stanchezza e stati di affaticamento
4.1 Oltre gli Isoflavoni
Tra i fitocomplessi ad azione ormono-simile e più precisamente estrogenosimile, non è rara – nell’ambito di molte formulazioni naturali contenenti fitoestrogeni – l’associazione di quelli della Cimicifuga (Actaea racemosa) – anche nota come “erba della squaw” – che associa all’azione ormonale quella antinfiammatoria, legata alla presenza tra i suoi principi attivi dell’acido isoferulico.
Quest’ultimo ha dimostrato inoltre di possedere una discreta efficacia anche nel trattamento della cefalea e soprattutto di quella di tipo “muscolotensiva”. Da non sottovalutare anche le potenzialità dell’Agnocasto (Vitex Agnus Castus) – indicato anche nell’ambito di un approccio naturale alla sintomatologia menopausale, nella secchezza vaginale e nei disturbi della libido, nella mastodinia, nell’iperprolattinemia e nel deficit della fase luteale – e dell’Angelica (Angelica sinensis) efficace nell’alleviare sintomi tipici del climaterio quali le vampate e la secchezza vaginale, ma dotata di azione mirata al contenimento della perdita di Calcio e quindi di ruolo preventivo nell’osteoporosi post- menopausa.
Laddove la specifica condizione lo richieda è possibile pensare ad una integrazione – sia nella donna in menopausa che nella giovane affetta da disturbi del ciclo mestruale – di quello che può essere definito “progestinico” naturale, ampiamente utilizzabile sia da solo che nell’ambito di un protocollo estro-progestinico.
Si è affermata a tale scopo – nel panorama internazionale dei “modulatori” ormonali naturali – la radice di Dioscorea (Dioscorea villosa) o Yam.
Solitamente in combinazione con i fitoestrogeni – sia nella sintomatologia menopausale che nella sindrome premestruale- va considerato come ormone simil-progestinico.
Alla struttura steroide della diosgenina (saponina), uno dei componenti attivi della pianta, è ascrivibile il meccanismo d’azione: fungendo da precursore steroide, grazie alla sua azione stimolante sulla produzione di DHEA, dimostra azione riequilibrante su tutta la cascata ormonale.
Trova peraltro applicazione – in forma topica in gel – per il trattamento locale della mastodinia, condizione mammaria benigna molto comune nella donna in pre- menopausa.
4.2 Controllo dei sintomi: un intervento mirato
I rimedi naturali utili per il trattamento di patologie connesse alla sessualità femminile sono numerosi ed è forse scontato che una sintomatologia così multiforme necessiti di essere affrontata sotto tutti i suoi singoli aspetti.
A tale scopo, numerose sono le piante che vengono associate di frequente ai fitoestrogeni per un controllo più efficace ed immediato sui sintomi:
- Antalgico-antispastici: consentono di gestire efficacemente la sintomatologia dolorosa che caratterizza il ciclo, ad esempio nel caso della SPM o nella Somministrate già a partire dalla settimana che precede il ciclo riducono la congestione a livello pelvico e consentono di vivere meglio i giorni del ciclo.
- Anti-neurodistonici: capaci di intervenire su problemi quali la depressione o l’ansia, consentono alla donna di ritrovare la serenità ed il desiderio di sentirsi di nuovo attive e Si tratta prevalentemente di piante dall’azione ansiolitica e sedativa – quali la Passiflora (Passiflora Incarnata), la Melissa (Melissa officinalis) e la Valeriana (Valeriana Officinalis)
- utili per ridurre i problemi legati alla componente psicosomatica del climaterio quali ansia, insonnia, ipereccitabilità nervosa. Tra queste il Biancospino (Crataegus monogyna o oxyacantha), che si distingue per la sua azione specifica sulla contrattilità cardiaca, grazie alla quale contribuisce alla regolarizzazione del battito, riducendo eventuali problemi di aritmia, modulando la risposta del cuore alle sollecitazioni nervose. Per intervenire su sbalzi d’umore e ripristinare l’equilibrio emotivo risultano preziose piante quali la Griffonia (Griffonia simplicifolia), i cui semi contengono – tra gli altri principi attivi
- il 5-Hidrossitriptofano (5-HTP) precursore naturale della Serotonina, utile nell’attenuare alcuni sintomi specifici, quali la mancanza di desiderio, l’irritabilità ed i ben noti sintomi vasomotori.
- Drenanti-flebotropi: alcune piante, quali l’ippocastano, il cipresso, il matè e la betulla risultano utili nel favorire il drenaggio dei liquidi corporei, migliorano globalmente la circolazione favorendo il ritorno venoso. Ne consegue una riduzione di condizioni potenzialmente dannose quali l’edema agli arti

